La mitad del embarazo es el momento más hermoso. La futura madre aún no está cansada de su "interesante posición", pero ya ha logrado disfrutar del período de espera del bebé. Es durante este período cuando cae el segundo examen programado, que se denomina examen de detección del segundo trimestre. Incluye diagnósticos de ultrasonido y análisis de sangre bioquímicos. En este material se analizará lo que puede mostrar un bebé en una ecografía en este momento y cómo descifrar el protocolo de examen.


¿Por qué es necesario?
El examen de ultrasonido en el segundo trimestre es parte de la evaluación, cuya tarea es identificar los mayores riesgos de tener un bebé con patologías y anomalías genéticas y de otro tipo. Por orden del Ministerio de Salud de Rusia, los estudios que se llevan a cabo en el primer y segundo trimestre, se consideran obligatorios. Las mujeres los pasan de forma gratuita en una consulta en su lugar de residencia


Los indicadores que recibe el médico de diagnóstico por ultrasonido se procesan con la ayuda de un programa informático especial junto con los resultados de un análisis de sangre, en el que se determinan las hormonas y proteínas, cuyo nivel puede indicar posibles patologías en el niño y problemas de reproducción.
En el primer trimestre, el contenido de hCG y proteína PAPP-A se establece en la sangre, en el segundo, se realiza la llamada prueba triple: hCG, estriol, alfa-fetoproteína.
El programa "reúne" los datos obtenidos de dos fuentes, analiza los riesgos individuales: la edad de la mujer, la presencia de malos hábitos y enfermedades crónicas, los hechos de la presencia de patologías genéticas en las familias de la futura madre y el padre, y da un resultado que indica la probabilidad de que una determinada mujer tenga un hijo con Síndromes de Down, Edwards, Patau y otras patologías incurables e incluso fatales


Prueba de detección del primer trimestre, que se lleva a cabo de 10 a 13 semanas, considerado el más informativo. El segundo estudio proporciona mucha menos información sobre los marcadores de patologías genéticas, pero permite a la futura madre ver a su bebé bastante grande en el monitor de un escáner de ultrasonido, averiguar cómo se está desarrollando el bebé y también aclarar el sexo del niño. Es en el segundo trimestre cuando es más fácil determinar el sexo en una ecografía.


El niño aún no es tan grande como para encogerse hasta convertirse en un bulto y así oscurecer la vista de los lugares íntimos, pero no tan pequeño como para no ver los genitales formados.
Caracteristicas:
El momento de la segunda ecografía programada no es tan ajustado como en el caso del primer estudio de detección. El Ministerio de Salud recomendó que el examen se realice en el período de 18 a 21 semanas. En la práctica, estos términos se pueden cambiar tanto hacia arriba como hacia abajo. A menudo, se envía a una mujer embarazada para la detección en un período de 16 a 17 semanas; los períodos de 10 a 24 semanas también se consideran bastante comunes y populares entre los obstetras y ginecólogos.

No hace mucho tiempo, es posible que no se les hubiera enviado para un segundo ultrasonido programado si el primer examen mostraba resultados que no preocupaban al médico tratante. La segunda ecografía era obligatoria para las mujeres en riesgo: mujeres embarazadas mayores de 35 años, mujeres que ya tenían hijos con patologías genéticas y algunas otras categorías de mujeres embarazadas. Ahora el segundo examen lo realizan todos, sin excepción, y por lo tanto, no se preocupe si el médico le da una referencia para un segundo examen de detección.


Se realiza una ecografía en el segundo trimestre para identificar:
el número de niños (sucede que durante el primer examen, el segundo feto no es visible y se abre a los ojos del médico solo en el segundo examen);
la posición de las migajas en el útero, su peso y altura estimados;
los tamaños de las extremidades, la cabeza, el abdomen del bebé por separado (el desarrollo de cada parte del cuerpo es de gran importancia para determinar las proporciones y características del desarrollo del bebé);


la frecuencia cardíaca del niño y las características estructurales de su corazón;
características estructurales de los huesos faciales, pecho, columna vertebral;
características estructurales de todos los órganos internos importantes (riñones, hígado, pulmones, cerebro);

la cantidad de líquido amniótico (agua que rodea al bebé);
grado de madurez, grosor y ubicación de la placenta;
condición del canal cervical, cuello uterino, presencia o ausencia de tono de las paredes uterinas.


Si aún no se conoce el sexo del bebé o los padres dudan de los resultados de la primera ecografía, ahora es el momento de hacerle al médico una pregunta interesante sobre quién "vive en el vientre": un niño o una niña. Pero debe saber que la determinación del sexo del niño no está incluida en el protocolo de examen estándar, por lo tanto el médico tiene derecho a rechazar esta solicitud o usted tendrá que pagar por este servicio. Muchas consultas han incluido oficialmente la determinación del sexo del bebé en la lista de servicios pagos.

El mismo procedimiento del examen de ultrasonido se realiza mediante el método transabdominal, a través de la pared abdominal. Sin embargo, en algunos casos, el médico usa el método transvaginal. Es más fácil para el sensor vaginal obtener una imagen más clara del bebé si la madre tiene una capa de grasa densa y de peso extra en el abdomen que dificulta la visualización a través del peritoneo. A veces, ambos métodos de investigación se utilizan a la vez.
El diagnóstico dura unos 10 minutos, es indoloro y completamente seguro tanto para la mujer como para su bebé.


Preparación para la investigación
Si antes del primer ultrasonido se le recomendó a la mujer que se preparara, para vaciar los intestinos antes de visitar el consultorio del médico, incluso de los gases acumulados, no se requiere una preparación específica antes del segundo ultrasonido programado. Incluso si hay acumulaciones de gas en los intestinos, esto no tendrá ningún efecto en los resultados de la ecografía. El útero que ha aumentado de tamaño empuja las asas intestinales a un segundo plano.
Tampoco es necesario llenar la vejiga.

Puede comer cualquier cosa antes del estudio, pero justo antes de ingresar a la sala de ultrasonido, una mujer puede comerse una pequeña barra de chocolate. Una persona diminuta dentro de ella reaccionará rápidamente a los dulces y comenzará a moverse más activamente, lo que permitirá al médico evaluar las funciones motoras del bebé y examinarlo mejor en diferentes proyecciones.


De acuerdo con el diagnosticador, puede llevar al padre del feto para la segunda ecografía. Algo bastante interesante le espera en el monitor del escáner, porque ahora el feto es claramente visible, se puede admirar su perfil, ver los brazos y piernas, dedos, nariz, boca, cuencas oculares, genitales. Si la ecografía se realiza en 3D, los futuros padres incluso podrán ver quién se parece más al niño pequeño.


Después del procedimiento, a la mujer se le entrega un protocolo de investigación en el que encontrará muchas abreviaturas y valores numéricos. No todos los médicos en una consulta tienen la oportunidad de decirle a cada futura madre en el proceso de diagnóstico qué significa este o aquel indicador, de qué está hablando. Por lo tanto, usted mismo tendrá que comprender la confusión de números y letras. Te ayudaremos con esto.
Decodificando los resultados
En el segundo trimestre, una mujer ya había aprendido perfectamente que hay un período que ella misma calcula (desde el momento de la concepción), y hay un término obstétrico generalmente aceptado: se acostumbra calcularlo desde el primer día de la última menstruación. Los médicos de diagnóstico por ultrasonido, así como los obstetras-ginecólogos, usan términos obstétricos, por lo tanto, todos los datos sobre la correspondencia de los parámetros con ciertos términos se indican en términos de cálculo (día de la concepción + aproximadamente 2 semanas).


Los parámetros fetométricos del feto que se examinan mediante ecografía y se describen en el protocolo incluyen los siguientes.
BPR (tamaño biparietal)
Esta es la distancia entre los dos huesos parietales. Es este indicador el que se considera el más informativo para determinar la duración exacta del embarazo en el segundo trimestre. Si no cumple con el plazo, esto puede ser síntoma de un retraso en el desarrollo del bebé.

LZR (tamaño frontal-occipital)
Esta distancia, que es el segmento entre los dos huesos del cráneo: el frontal y el occipital. Este indicador por sí solo nunca se evalúa y no dice nada. Se considera solo junto con el BPR descrito anteriormente. Juntas, estas medidas indican la edad gestacional.


Tabla de BPD y HPR en el segundo trimestre:
Si el tamaño de la cabeza difiere de la norma de los indicadores ligeramente hacia abajo, esto puede deberse a las características constitucionales del feto: mamá y papá pueden tener cráneos pequeños. Sin embargo, si BPD o LHR están significativamente atrasados (más de 2 semanas desde el período real), el médico puede tener preguntas sobre el desarrollo del niño: ¿hay un retraso en el desarrollo, si el bebé tiene suficientes nutrientes y vitaminas?

Una disminución de estos indicadores a menudo ocurre en mujeres embarazadas que, mientras estaban embarazadas, no pudieron despedirse de los malos hábitos (alcohol, fumar), así como durante el embarazo de gemelos o trillizos. La proporción de DBP con el resto del feto es importante. Si la cabeza se reduce proporcionalmente y otros tamaños tampoco alcanzan el umbral más bajo de la norma, entonces podemos hablar tanto de una característica constitucional (un niño delgado) como de un retraso simétrico del desarrollo.
Si el resto de los parámetros son normales y solo se reduce la cabeza, se prescribirán exámenes adicionales, incluida la ecografía en dinámica, para excluir patologías cerebrales, microcefalia y otras anomalías.


Exceder el umbral superior de los valores estándar, si es simétrico al resto del tamaño del bebé, puede indicar un error en el cálculo del término, por ejemplo, debido a una ovulación tardía o una tendencia a un feto grande. Un agrandamiento asimétrico de la cabeza del bebé necesita un examen por separado, ya que puede hablar de hidropesía del cerebro, de otros trastornos del sistema nervioso central que causaron inflamación del cerebro.
OG (circunferencia de la cabeza) y refrigerante (circunferencia abdominal)
El tamaño que indica la circunferencia de la cabeza es importante para evaluar el desarrollo de un niño. La edad gestacional para este parámetro no se calcula por separado, el OG se considera en relación con el BPR y LHR (principalmente para comprender las proporciones de la cabeza). La cabeza del bebé crece más activamente en el segundo trimestre y, por lo tanto, este tamaño está cambiando rápidamente.


Tabla OG - segundo trimestre (normas promedio y desviaciones permitidas):
Exceder la norma de gases de escape durante 2 semanas o más requerirá un examen adicional, ya que puede indicar hidrocefalia. Un ligero exceso puede deberse a un error en el cálculo del término obstétrico. Una disminución de TG por debajo de la norma permisible durante más de 2 semanas indica un retraso del crecimiento intrauterino, si también se reducen otros parámetros del cuerpo del niño.
Si solo la cabeza es menor que la norma, el niño será examinado en busca de patologías en el desarrollo del cerebro y el sistema nervioso central.


La circunferencia abdominal es un parámetro importante que ayuda al médico a aclarar la condición del niño si se sospecha un retraso en el desarrollo. La forma más común de retraso ocurre en el segundo trimestre, en el que las proporciones del bebé no son simétricas. En otras palabras, no todas las medidas indican una disminución. En este caso, los estándares rezagados se comparan con la circunferencia abdominal para comprender si hay un retraso patológico o si la delgadez y la baja estatura son una característica hereditaria de un niño en particular.
Tabla de refrigerante en el segundo trimestre:
Ligero retraso con respecto a los valores promedio no considerado patológico la atención de los médicos merece una situación en la que la circunferencia de la barriga del bebé se retrasa más de 2 semanas con respecto a la norma. En este caso, el parámetro se compara con BPD, OG, LZR, así como con la longitud de las extremidades del bebé, y también se examinan el cordón umbilical y la placenta para excluir la falta de oxígeno y la nutrición insuficiente del niño.
La desviación de este parámetro por sí solo, si todos los demás corresponden al período gestacional, no significa nada alarmante, es solo que los bebés en el segundo trimestre crecen a pasos agigantados.
Es muy posible que después de un par de semanas en una ecografía extraordinaria (y será designado para verificar los datos), la "norma" se indicará en la columna de refrigerante.


Longitud del hueso
En el protocolo de examen de ultrasonido, estas dimensiones se indican de la siguiente manera: DBK (longitud de los fémures), DKG (longitud de los huesos de la espinilla), PrEP (longitud de los huesos del antebrazo), DPC (longitud del húmero), DKN (longitud del hueso nasal). Todos estos huesos están emparejados, por lo tanto, el protocolo indicará valores numéricos dobles, por ejemplo, DBK - 17 izquierda, 17 derecha


La longitud de las extremidades en el segundo trimestre es un marcador de trastornos genéticos. Por ejemplo, muchos síndromes incurables (Patau, Cornelia de Lange y otros) se caracterizan por acortar las extremidades. Aunque, por supuesto, nadie juzgará las normas y desviaciones de manera tan inequívoca. Las sospechas deben estar respaldadas por resultados negativos del primer examen, así como análisis de sangre bioquímicos.


A menudo, las desviaciones en la longitud de los huesos emparejados se observan en las niñas, porque se desarrollan a un ritmo diferente y, en la mayoría de los casos, tienen más parámetros en miniatura que los niños, y las tablas que utilizan los médicos para verificar los datos de ultrasonido se compilan sin tener en cuenta el género.
DBK (longitud del fémur) en el segundo trimestre:
DCG (la longitud de las espinillas) en el segundo trimestre:
Duodeno (longitud del húmero) y PrEP (longitud del hueso del antebrazo) en el segundo trimestre:
La longitud del hueso nasal en el segundo trimestre no es tan importante como durante la primera evaluación. Ya no puede considerarse un marcador que indique un posible síndrome de Down en un niño. A la mitad del embarazo, la nariz del bebé tiene el tamaño y las proporciones que le impone la naturaleza, y este tamaño es individual. En algunas consultas, los médicos el segundo ultrasonido ni siquiera mide los huesos nasales, pero simplemente indique en el protocolo que estos huesos se visualizan o escriba que los huesos de la nariz son normales.
Sin embargo, las mujeres embarazadas que tienen números en la columna "Huesos nasales" en los protocolos de ultrasonido estarán interesadas en saber qué tan "olfato" será su hijo.
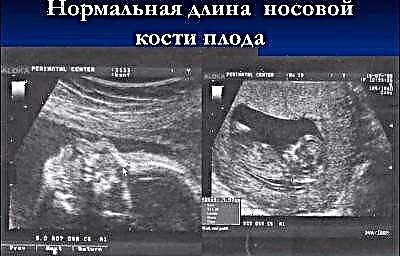
El tamaño promedio de los huesos nasales del feto en el segundo trimestre:
Órganos internos, cara y cerebro
Si no hay malformaciones graves en el bebé, los diagnosticadores no profundizan demasiado en la descripción de los órganos internos de las migajas. En el protocolo recibido, la futura madre podrá ver solo una lista: los riñones son normales, el corazón tiene 4 cámaras, y así sucesivamente.
Si se notan patologías, entonces el tipo de anomalía detectada se indicará en la columna correspondiente, por ejemplo, una formación del tipo "quiste" o "subdesarrollo".


Al evaluar el estado del cerebro, los diagnosticadores notan el tamaño de los lóbulos, sus contornos, la estructura de los ventrículos, el tamaño del cerebelo. Los huesos faciales a los 5 meses de embarazo están bien formados y el médico puede examinar fácilmente las cuencas de los ojos, medirlas, asegurarse de que las mandíbulas superior e inferior del bebé estén desarrolladas normalmente y también observar, si las hay, hendiduras: el llamado paladar hendido. y labio leporino.
Al examinar la columna, el médico evaluará su estado general y la examinará en busca de posibles hendiduras. Al diagnosticar los pulmones, el médico notará el grado de madurez, en el segundo trimestre normalmente es el tercero.
Placenta
La ubicación del "asiento para niños" es de particular importancia.La ubicación más común es en la pared posterior, aunque la luxación anterior no se considera una anomalía. La ubicación de este órgano temporal que alimenta al bebé. influye en la elección de las tácticas del parto. Por ejemplo, una posición baja o una dislocación a lo largo de la pared anterior del útero puede ser un requisito previo para el nombramiento de una cesárea planificada.
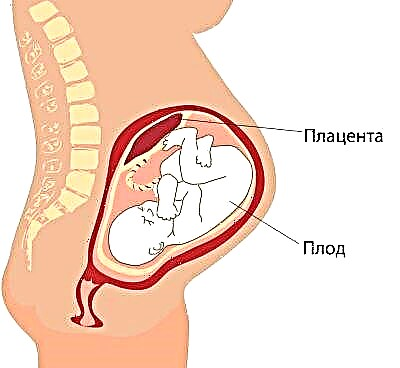
La placentación baja se establece cuando el "lugar del niño" se encuentra por debajo de 5,5 centímetros de la faringe interna, pero si este órgano temporal se superpone a la faringe, en la conclusión indica que hay una placenta previa. En ningún caso esto debería causar pánico en una mujer embarazada, porque a medida que el útero crece, la placenta puede elevarse más, y a menudo esto sucede ya hacia el final de la gestación y se confirma mediante un examen de ultrasonido en el tercer trimestre.


Además de la ubicación, el médico revela el grosor del "asiento para niños" y el grado de madurez. El grosor normal para la mitad del embarazo se considera un valor de 4.5 cm Si la placenta resulta ser más gruesa, se prescribe un examen adicional, ya que tal aumento en el órgano temporal puede indicar procesos patológicos, por ejemplo, el desarrollo del conflicto Rh entre la madre y el feto, así como algunos trastornos genéticos , infecciones intrauterinas.
La madurez de la placenta en el segundo trimestre debe ser cero. Si el médico lo valora como el primero, podemos hablar del envejecimiento prematuro del "lugar del niño", la pérdida de algunas de sus funciones y el potencial peligro para el niño. Al mismo tiempo, el grosor también cambia: la placenta se vuelve más delgada, generalmente con el envejecimiento temprano en la mitad del embarazo, su grosor se estima en 2 centímetros o menos.
Antes de las 30 semanas, lo ideal es que la placenta tenga una madurez cero. A partir de las 27 semanas, puede convertirse en la primera y, a partir de las 34, en la segunda. Al dar a luz, este órgano "envejece" hasta el tercer grado.
Líquido amniótico (agua)
La transparencia, presencia o ausencia de suspensión, así como la cantidad de agua que rodea al niño dentro de la vejiga fetal, es de gran valor diagnóstico. El protocolo de ultrasonido indica el índice de líquido amniótico, que da una indicación de si la cantidad de agua es normal. El polihidramnios y el bajo nivel de agua pueden indicar que el bebé tiene patologías, se ha producido una infección. Estas condiciones requieren necesariamente supervisión médica, tratamiento de apoyo y la elección de las tácticas correctas para el parto.


Tasas promedio del índice de líquido amniótico (AFI) en el segundo trimestre:
Cordón umbilical
El estudio del cordón umbilical da una idea de cómo el bebé recibe oxígeno y nutrientes, además, la patología de la estructura del "cordón" de conexión puede indicar posibles patologías genéticas en el niño.
Normalmente normal un cordón umbilical sano tiene 3 vasos, dos de las cuales son arterias y una es una vena. Es a través de ellos que se produce el intercambio entre una mujer y un niño. La madre suministra al bebé nutrición y oxígeno, y el bebé "devuelve" productos metabólicos innecesarios que se excretan a través del cuerpo de la madre.


Un número insuficiente de vasos puede indicar el posible desarrollo del síndrome de Down en un niño, pero no es un marcador obligatorio. A veces, la ausencia de una arteria en el cordón umbilical se compensa con el trabajo de otra arteria y el niño nace sano, aunque con peso reducido.
La presencia de un solo vaso es un signo de patologías fetales, y aquí se requiere un estudio genético detallado y un diagnóstico invasivo.


Al concluir la ecografía, la futura madre, por lo tanto, verá la cantidad de vasos del cordón umbilical encontrados por el médico, así como una marca de que el flujo sanguíneo a través de ellos es normal (o hay una disminución en su velocidad).
Útero
El médico de la ecografía está interesado en si la mujer embarazada tiene una amenaza de interrupción o de parto prematuro. Por tanto, evalúa la presencia o ausencia de tono de las paredes uterinas. Si una mujer se ha sometido previamente a una cesárea u otras operaciones en el órgano genital, es necesario evaluar la consistencia de la cicatriz postoperatoria.

Si todo está en orden con él, entonces en el protocolo de examen de ultrasonido se indica que la cicatriz no tiene características, y también se indica el grosor del tejido cicatricial. Las características incluyen nichos, adelgazamiento de la cicatriz, lo que crea el riesgo de ruptura del útero y muerte del feto y la madre.
Además, se describe el cuello uterino, el estado del canal cervical. Esto muestra si existe una amenaza de aborto espontáneo o parto prematuro.


Parte final
En la parte final del protocolo se indica si los datos de fetometría corresponden al término obstétrico. El tamaño del feto permite utilizar varias fórmulas para calcular su peso estimado. El peso real puede diferir de este valor con un error bastante grande. El peso es calculado por el programa instalado en el ecógrafo. Si su consulta tiene instalado un equipo antiguo, es posible que no exista tal punto en el protocolo.


Peso fetal (promedio) en el segundo trimestre:
16-17 semanas - 50-75 gr.
18-19 semanas - 160-250 gr.
20-21 semanas - 215-320 gr.

22-23 semanas - 410-490 gr.
24-25 semanas - 580-690 gr.
26-27 semanas - 800-910 gr.
28 semana 980-1000 gr.
Preguntas comunes
Después de la FIV
Para las mujeres que quedan embarazadas con FIV, los diagnósticos por ultrasonido se realizan un poco más a menudo, por lo tanto, en el segundo trimestre, no tendrán un segundo, sino un cuarto o quinto ultrasonido. En relación con tales mujeres embarazadas, intentan realizar una investigación más a fondo, en su conclusión habrá información que no se ingresa durante el procedimiento estándar: determinación de la velocidad del flujo sanguíneo a través de los vasos uterinos y placentarios. Es importante comprender si el bebé está bien "fuera del tubo de ensayo".


Cuando está embarazada de gemelos (trillizos)
En este caso, la ecografía del segundo cribado implica una descripción detallada de cada uno de los fetos. No tenga miedo de que los parámetros de los bebés sean diferentes, porque dos o tres pequeñas personas no pueden desarrollarse según el mismo esquema, a pesar de que son cargados por la misma madre.


Incapacidad para determinar el género
Si el médico en la segunda ecografía no pudo decirles a los padres el sexo del futuro bebé, esto no significa que el estudio se haya realizado de manera deficiente. Esto es raro, pero es posible que en el momento del examen, el bebé simplemente tomó una posición incómoda para revisar o le dio la espalda al sensor.
En este caso, el especialista no puede garantizar un resultado exacto.